GRIPE O INFLUENZA
Es conocida mundialmente como Influenza desde 1510, cuando - se dice -, durante una epidemia de esta enfermedad en Italia, el Papa Benedicto XIV le atribuyó cierta "influencia" a las estrellas. Se la responsabiliza como causa de epidemias desde el año 1173 y desde entonces como causal de muerte de millones de personas.
En 1918 y 1919, se la conoció como gripe española y afectó a un quinto de la población mundial, provocando 21 millones de muertes en menos de un año.
 Recién en 1933 fue aislado el virus y más tarde, en la década del '50, se desarrolló la primera vacuna. A pesar de ello, en 1947, 1957/58 (gripe Asiática), 1968/70 (gripe de Hong Kong) y en 1977, se produjeron pandemias. Anualmente, entre el 5 y 15% de la población mundial se ve afectada, pero en las comunidades cerradas puede alcanzar hasta el 60%.
Recién en 1933 fue aislado el virus y más tarde, en la década del '50, se desarrolló la primera vacuna. A pesar de ello, en 1947, 1957/58 (gripe Asiática), 1968/70 (gripe de Hong Kong) y en 1977, se produjeron pandemias. Anualmente, entre el 5 y 15% de la población mundial se ve afectada, pero en las comunidades cerradas puede alcanzar hasta el 60%.
En el hemisferio sur, los brotes habituales de gripe suelen aparecer entre mayo y septiembre, aunque pueden presentarse más temprano.
Nota: En el año 2009, después de mucho tiempo, la OMS decretó el nivel 6 de alerta, que equivale a pandemia, a causa de la cepa H1N1. Luego de que la misma no tuviera la trascendencia que se le había dado, en gran parte gracias a la gran aplicación de la vacuna, generó en años posteriores una declinación de la vacunación en todo el mundo.
Agente Etiológico
El virus influenza, miembro de la familia Orthomixoviridae. Los tipos antigénicos son: A, B y C, aunque se sabe que solo los dos primeros afectan significativamente al hombre. La gripe de tipo A es la epidémica, mientras que la B suele ser de carácter más leve.
Los virus de la gripe se clasifican por sus antígenos solubles, el lugar y la fecha en que fueron aislados y los antígenos de superficie H (hemaglutinina) y N (neuraminidasa). Ejemplo: la gripe virus A-Bangkok 1-79 (H3N2), es un virus tipo A aislado en Bangkok en Enero de 1979, con antígenos de superficie de subtipo H3 y N2.
El virus modifica sus antígenos de superficie: mutación conocida como "flotación antagónica" que produce nuevos subtipos cada 2 o 3 años. Estos cambios son desviaciones antigénicas menores (drift) y cambios antigénicos mayores (shift).
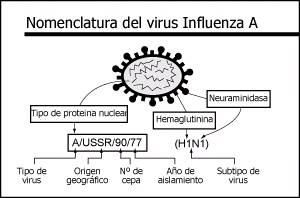
Otros "cambios antigénicos" en los antígenos de superficie, se darían cada 10 años por redistribución genética entre virus humanos y animales del tipo A. Estos mecanismos no permiten que haya personas inmunes y por ello se producen epidemias o pandemias periódicas. La enfermedad es estacional y ocurre habitualmente en invierno, aunque en climas tropicales puede darse luego de cambios bruscos en las temperaturas.
En el hemisferio sur, los brotes habituales de gripe suelen aparecer entre mayo y septiembre, aunque pueden presentarse más temprano.
La OMS estima 1 billón de casos por año en el mundo con un promedio de 400.000 muertes. Las pandemias se producen con intervalos que varían en décadas y se propagan rápidamente.
Clínica
 Es muy infecciosa y fácilmente transmisible por tos o estornudo.
Es muy infecciosa y fácilmente transmisible por tos o estornudo.
Otra forma de contagio es a través de pañuelos o ropas contaminadas. Las partículas se depositan en el epitelio respiratorio y son "barridas" por las cilias de la membrana mucosa, aunque muchas veces estas micropartículas llegan directamente al tejido alveolar burlando ese mecanismo primario de defensa. Infectan rápidamente: se adhieren a las células epiteliales del huésped mediante clavos de hemaglutinina y las penetran por endocitosis. Allí se replican y nuevos virus se extienden a otras células.
Tiene una incubación corta (2 a 5 días), dando síntomas leves, moderados o graves. Es altamente contagiosa desde un día antes de aparecer y hasta 7 días después. Los escolares suelen ser los principales diseminadores (tasa de ataque: 10-40%).
La enfermedad presenta fiebre alta, cefalea, dolor de garganta, dolores musculares, tos seca, congestión conjuntival, postración, complicaciones pulmonares. Estos síntomas pueden extenderse 3 a 5 días, aunque la debilidad general puede extenderse más. Se confunde habitualmente con el resfrío común o virosis respiratorias, que presentan solamente síntomas locales.
Morbilidad y Mortalidad
Puede complicarse, especialmente en la tercera edad, en niños o enfermos crónicos. La complicación habitual es la pulmonar: la temida neumonía gripal. Aunque puede sobreagregarse una neumonía bacteriana, la gripal, por sí sola, es la principal causa de mortalidad.
Otra complicación es la encefalopatía asociada con edema cerebral, durante la fase aguda de la gripe. El síndrome de Reyé acompaña habitualmente a esta afección en los niños, con una mortalidad del 40%.
Las tasas de hospitalización son altas en niños y mayores de 65 años. La mortalidad en mayores de 60 años se ha calculado en el 75.9 cada 100.000 casos y de 2.7 cada 100.000 en niños. Estudios asociados sugieren que alrededor del 50% de las muertes debidas a complicaciones post-gripales, suceden en personas con enfermedades cardíacas, y alrededor del 25% en aquéllos con enfermedades pulmonares.
SItuación Actual
Luego que en 1997, la Argentina sufriera un brote atípico e inesperado de la cepa Sidney, la OMS intensificó la vigilancia a través de sus principales centros "centinela" en Estados Unidos, Australia, Japón y Gran Bretaña, además de los Grupos Regionales de Observación, e instaló, desde 1998, una doble recomendación adecuada al inicio de la temporada fría en ambos hemisferios, norte y sur ("WHO INFLUENZA PROGRAMME"). Para el Hemisferio Sur, la recomendación se hace en septiembre y la vacuna está disponible en marzo.
GRIPE PANDÉMICA - ARGENTINA 2009/10: Se notificaron 1.479.108 casos de Enfermedad Tipo Influenza (ETI). Se recibieron 28.792 muestras y se confirmaron 12.080 casos de Influenza pandémica (H1N1), con 626 fallecidos asociados a la enfermedad, distribuidos en 21 provincias (quedó un pool de 247 muestras en estudio).
El inicio de la circulación autóctona del virus A H1N1 se dio a partir del 17 de mayo de 2009, con un pico máximo entre el 20 de junio y el 3 de julio, con una transmisión generalizada en todo el país. El grupo de edad más afectado entre los casos graves confirmados para H1N1, fueron los menores de 5 años (76,41 casos por 100.000), seguidos por el grupo de 45 a 64 años (26/100.000).
Entre los fallecidos por insuficiencia respiratoria aguda (IRA) grave, el grupo más afectado fue el de adultos de 50 a 59 años. Lo siguieron los de 40/49; 30/39; 0/9; 20/29; >60; 10/19. Llamativamente, en el grupo de 20 a 29 años, las mujeres superaron a los varones en un 80%.
En el estudio de casos hospitalizados fallecidos por el virus de Influenza A H1N1, se observaron 332 casos. El grupo con mayor mortalidad fue el de menores de 9 años (intervalos de edad de 10 años), y la mediana de edad de los fallecidos fue de 36 años.
Nota: estos datos fueron tomados del Ministerio de Salud de la Nación, correspondentes al período de brote de 2009 hasta el 20 de Febrero de 2010.
Corredor endémico 2005-2010
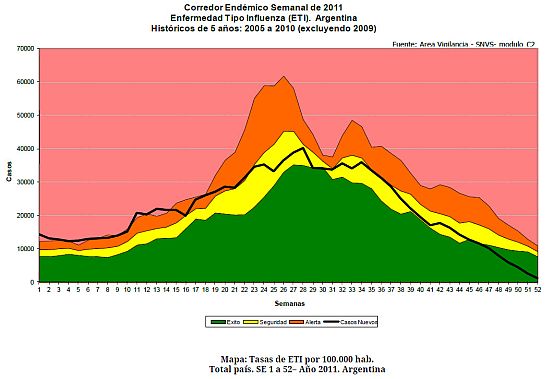
Fuente: Guía Práctica de Vacunación - Dr. Carlos Köhler - 5 Ediciones
Contenido actualizado el May 9, 2024, 1:23 am







